ПІВ РОКУ ЖИТТЯ З ПАНДЕМІЄЮ COVID-19 – ПРОМІЖНІ ПІДСУМКИ НАУКОВЦІВ
Пів року тому, а саме в середині січня, Китай уперше офіційно визнав поширення в місті Ухань нового коронавірусу. DW підбиває проміжні підсумки того, що вже відомо про коронавірус SARS-CoV-2, а також щодо поступу в боротьбі зі збудником, який викликає захворювання COVID-19.
Походження вірусу
На той час, коли Китай офіційно визнав поширення нового коронавірусу, судячи з усього, минуло вже кілька тижнів від моменту першої передачі цього збудника від тварини до людини. Спочатку офіційні структури Китаю, схоже, намагалися приховати факти, які стосуються походження SARS-CoV-2. Джерело походження цього вірусу досі однозначно не встановлене. Найбільш імовірною версією є такий інфекційний ланцюг: коронавірус спочатку перескочив від кажана до проміжного господаря, яким міг бути, наприклад, єнот, а вже потім – до людини. Так розпочалася пандемія, яка триває досі.
Особливості вірусу
Китайські вірусологи в рекордно короткий термін розшифрували геном нового коронавірусу. Вже 21 січня вони оприлюднили інформацію про структуру його геному, а трьома днями пізніше – його детальний опис. Ця інформація дала можливість медикам та мікробіологам в усьому світі розпочати пошук медикаментів та вакцини проти SARS-CoV-2.
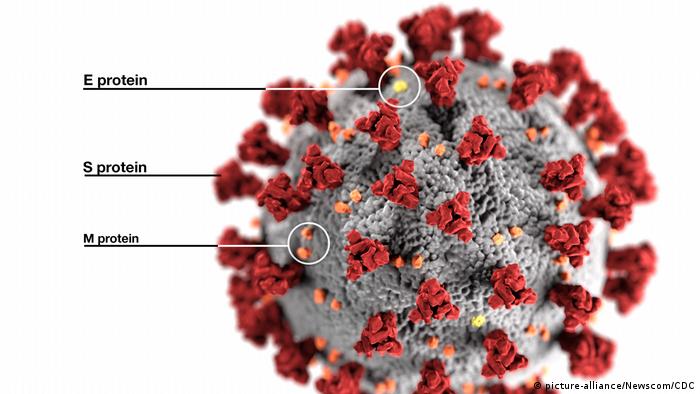
Типовими для вірусу є спайкові протеїни (ACE2), які знаходяться на його поверхні. Вони відіграють вирішальну роль під час зчеплення вірусу із клітиною господаря. Через це більшість розробок медикаментів для лікування COVID-19 і вакцини проти вірусу концентруються на пошуку можливостей зв’язати, заблокувати чи якимось іншим чином нейтралізувати ці протеїни.
Модель коронавірусу: найприкметнішими є спайкові протеїни (S), які формують короноподібні виступи
Як вірус передається
Ученим уже вдалося з’ясувати, що вірус особливо добре закріплюється в носогорлі й легенях людини. Тож найбільшу небезпеку, окрім прямого зараження через контакт з інфікованою поверхнею, становлять аерозолі. Вони особливо добре поширюються за допомогою кондиціонерів, які активно використовуються, наприклад, у м’ясній промисловості.
Велику небезпеку становлять закриті приміщення, у яких перебуває багато людей. Саме через це вжиті під час локдауну обмежувальні заходи – такі як закриття розважальних закладів і скасування ярмарків та інших масових заходів – виявилися дуже дієвими у стримуванні інфекції.
Найбільшми ланцюжками зараження коронавірусом виявилися так звані “події-суперпоширювачі”.
Засоби захисту рота і носа – маски й респіратори – нині використовуються у майже всіх країнах світу. Однак багато медиків висловлюють сумніви в тому, чи здатна більшість людей використовувати ці засоби захисту в повсякденному житті таким чином, аби вони запобігали потенційному поширенню вірусу.
За їхніми словами, куди ефективнішим є миття рук, дотримання дистанції і постійне ретельне провітрювання.
Навіть з огляду на те, що деякі домашні тварини на кшталт котів, тхорів або хом’яків можуть заразитися коронавірусом від людини, у подальшому поширенні інфекції вони, за даними останніх досліджень, значної ролі не відіграють.
Симптоми і групи ризику
На самому початку поширення коронавірусу ширилася й теза про те, що новий вірус не набагато небезпечніший за сезонний грип. Нині ж медпрацівники роблять висновок, що за небезпекою COVID-19 можна радше прирівняти до спустошливої “іспанки” 1918 року. Хоч багато людей хворіє на COVID-19 безсимптомно, у деяких випадках хвороба протікає дуже важко.
У яких саме випадках це відбувається, важко визначити однозначно. До групи підвищеного ризику належать люди, які вже мають інші захворювання, літні люди, особи з другою групою крові та чоловіки.
За висновками патологоанатомів, які обстежували жертв COVID-19, люди, які страждають від підвищеного кров’яного тиску, діабету, раку, ниркової недостатності, цирозу печінки і серцево-судинних захворювань, наражаються на найбільшу небезпеку важкого перебігу COVID-19. Однак загалом від важкого перебігу хвороби не застрахований ніхто.
Перебіг хвороби
Легкі форми захворювання на COVID-19 можуть нагадувати застуду. Типовими симптомами є біль у горлі, проблеми з диханням, втрата нюху і відчуття смаку. У випадку важкого перебігу можливе небезпечне для життя мультиорганне захворювання. Часто воно призводить до сепсису – часом смертельно небезпечної надмірної реакції імунної системи, яка атакує власні тканини та органи.
У тому, наскільки важко протікає хвороба, велику роль відіграє те, наскільки сильно імунна система реагує на збудника.
Лікування COVID-19
На початку пандемії COVID-19 багатьом пацієнтам із важким перебігом хвороби завчасно робили штучну вентиляцію легень (інтубацію), однак вони все одно помирали.
Тим часом лікарі інтенсивної терапії відійшли від стандартної вентиляції, прислухавшись до висновків колег про те, що штучна вентиляція легень створює на них надмірний тиск, від якого більше шкоди, аніж користі.
Поки пацієнти здатні дихати самостійно, їм дають кисень, але не підключають до апаратів ШВЛ. Інтубацію нині застосовують лише за крайньої потреби.
У багатьох випадках, якщо перебіг хвороби COVID-19 призвів до пошкодження нирок, пацієнтам також потрібен діаліз. Окрім того, у відділеннях інтенсивної терапії більшу увагу приділяють іншим органам, які постраждали від захворювання.
Процес одужання у спеціальних клініках прискорюють, прописуючи пацієнтам антитіла із крові тих, хто вже одужав від COVID-19.
Загалом хворим на COVID-19 пацієнтам після інтенсивної терапії потрібна довготривала індивідуальна реабілітація, яка враховує попередні захворювання і можливу шкоду, завдану різним органам.
Ліків від COVID-19 поки немає
Єдиний фармацевтичний медикамент, який скорочує перебіг хвороби, це ремдесівір. Через це на нього на ринку – великий попит.
Однак він не є панацеєю. У випадку пацієнтів, які отримують кисень, цей препарат скорочує термін лікування до кількох днів. Однак він не підвищує їхні шанси на виживання.
Лікарі намагаються застосовувати проти коронавірусу й інші медикаменти, наявні на ринку. Наприклад, протизапальний засіб дексаметазон, протигрипозний препарат авіган або протималярійний медикамент гідроксихлорохін. У випадку перших двох препаратів дієвість і безпека їхнього прийому ще не доведені остаточно, а у випадку третього існують сильні сумніви.
Розробка вакцини
У світі тривають щонайменше 160 проєктів розробки вакцини проти коронавірусу (станом на 29 червня 2020 року). Їх можна розділити на три типи вакцини: живі вакцини, мертві вакцини і РНК-вакцини.
У випадку останніх науковці досліджують новий напрямок, адже донині жодну подібну вакцину ніде не використовують. Обидві вакцини, які проходять різні стадії випробувань у Німеччині, – це РНК-вакцини.
Окрім того, існує вже дозволена вакцина від туберкульозу, спрямована не окремо проти SARS-CoV-2, а на зміцнення вродженого імунітету людини. Дослідники Інституту інфекційної біології імені Макса Планка в Берліні намагаються генетично вдосконалити її.
За даними ВООЗ, станом на кінець червня 2020 року п’ять вакцин у світі перебувають у фазі 1 випробування на людях, коли перевіряють безпеку препарату. Сім вакцин – у комбінованій фазі 1/фазі 2, на якій перевіряють також відповідь імунної системи, і лише одна вакцина перебуває у третій фазі випробувань, на якій досліджується ефективність проти збудника на практиці.
Коли нарешті з’явиться вакцина?
Оптимісти сподіваються, що вакцина проти коронавірусу надійде на ринок ще до кінця року. Інші говорять про наступний рік. Однак насправді ніхто не може з певністю сказати, чи з’явиться на ринку вакцина, призначена для масового використання, і коли це станеться.
Якщо вакцина пройде випробування, забезпечити її масове виробництво буде не так легко. Одна з переваг РНК-вакцини полягає в тому, що її можна доволі швидко виробляти.
Фармакологічні концерни на кшталт Serum Institute of India вже зараз готують великі виробничі потужності, хоча й не знають, який саме препарат вони вироблятимуть.
Коли з’явиться колективний імунітет?
Все більше людей в світі інфікуються коронавірусом – станом на 11 липня налічувалося понад 12 мільйонів підтверджених випадків зараження. Однак населення Землі, що становить 7,8 мільярда, ще далеке від того, аби кількість захворювань спричинила появу колективного імунітету.
Окрім того, і досі неясно, чи мають пацієнти, які одужали від COVID-19, тривалий імунітет до вірусу. Наявність антитіл проти вірусу у крові можна виявити за допомогою серологічного тесту. Генний аналіз мазка, натомість, може продемонструвати, чи є людина хворою й заразною для оточуючих.
https://intvua.com/news/society/1594497737-piv-roku-zhittya-z-pandemieyu-covid-19—promizhni-pidsumki-naukovtsiv.html